Sedef hastalığı, tıbbi adıyla psoriasis, bağışıklık sisteminin yanlış sinyaller göndermesi sonucu deride meydana gelen kronik ve iltihaplı bir cilt hastalığıdır. Her yaş grubunda görülebilmekle birlikte genellikle genç erişkinlik döneminde ortaya çıkar. Toplumun yaklaşık %2 ila %3’lük bir kesimini etkileyen bu hastalık, kişiden kişiye farklılık gösteren klinik belirtilerle seyredebilir. Ancak pek çok hasta ve hasta yakını, en çok “sedef hastalığı deride kalıcı iz bırakır mı?” sorusunun cevabını merak etmektedir. Bu haberimizde, sedef hastalığının neden olduğu deri lezyonlarının iyileşme sürecinden, iz bırakma olasılığına kadar birçok detaya yer veriyoruz.
Sedef Hastalığı Nedir ve Nasıl Gelişir?
Sedef hastalığı, bağışıklık sisteminin yanlışlıkla deri hücrelerine saldırmasıyla ortaya çıkan otoimmün bir durumdur. Normalde deri hücreleri 28-30 günde bir yenilenirken, sedef hastalarında bu süreç 3-5 güne kadar iner. Bu hızlı hücre üretimi, ölü hücrelerin cilt yüzeyinde birikmesine neden olarak kabuklu, kalın ve kızarık plakların oluşmasına yol açar. Bu plaklar genellikle kaşıntılı, ağrılı ve soyulmaya eğilimlidir.
Hastalığın tetikleyicileri arasında stres, enfeksiyonlar, bazı ilaçlar, hormonal değişiklikler ve travmalar yer alır. Her bireyde farklı seyredebilmekle birlikte, bazı hastalarda sadece küçük alanlar etkilenirken, bazı bireylerde ise vücudun büyük bir kısmı bu plaklarla kaplanabilir.
Deride Oluşan Lezyonlar ve İz Riski
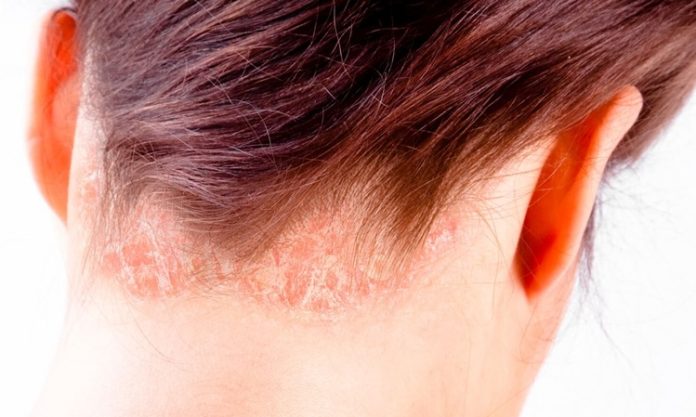
Sedef plakları, genellikle diz, dirsek, saçlı deri, sırt ve kalça gibi bölgelerde görülür. Plaklar deriden kabarık, kırmızı ve üzeri beyaz pullarla kaplıdır. Bu görünüm hastalarda hem fiziksel hem de psikolojik rahatsızlık yaratır. Hastalığın akut dönemlerinde, ciltte oluşan bu yoğun iltihaplanma ve soyulmalar, deride travma etkisi yaratabilir. Bu da bazı durumlarda renk değişikliklerine ve geçici pigmentasyon bozukluklarına neden olabilir.
Ancak sedef hastalığı, genellikle doğrudan yara izi gibi kalıcı bir deri izi bırakmaz. Fakat bu durum, hastalığın ne kadar şiddetli olduğu, tedaviye ne kadar erken başlandığı, kişisel cilt tipi ve lezyonlara nasıl müdahale edildiği gibi birçok faktöre bağlı olarak değişkenlik gösterebilir. Örneğin, lezyonları kaşımak, koparmak veya bilinçsizce tedavi etmeye çalışmak, ciltte daha derin hasarlara yol açarak kalıcı iz ihtimalini artırabilir.
Pigment Değişiklikleri Kalıcı mı?
Sedef hastalığı sonrasında en sık gözlemlenen iz türü, hipopigmentasyon (derinin normalden açık görünmesi) ya da hiperpigmentasyon (derinin koyulaşması) şeklindeki renk değişimleridir. Bu değişimler genellikle zamanla kendiliğinden geçer. Ancak bazı bireylerde bu pigment bozuklukları kalıcı hale gelebilir. Özellikle koyu ten rengine sahip kişilerde bu tür lekelerin fark edilme oranı daha yüksektir.
Bu renk değişiklikleri genellikle bağışıklık sisteminin aşırı tepkisiyle birlikte gelen inflamasyonun bir sonucu olarak ortaya çıkar. Yani lezyonun olduğu bölgede derinin yapısı değişmese de renginde uzun süreli değişim yaşanabilir. Bu durum kozmetik anlamda sorun yaratsa da genellikle sağlığı tehdit eden bir durum değildir.
Tedavi Süreci ve Cilt Yenilenmesi
Sedef hastalığında amaç, hastalığı tamamen ortadan kaldırmak değil; belirtileri kontrol altına alarak yaşam kalitesini artırmaktır. Günümüzde kullanılan birçok topikal tedavi, sistemik ilaçlar ve biyolojik ajanlar sayesinde hastalığın seyri yavaşlatılabilmekte ve lezyonların iyileşmesi sağlanabilmektedir. Bu da cildin zamanla kendi kendini yenilemesine imkân tanır.
İyi yönetilen bir tedavi süreci sonucunda, lezyonlar çoğu zaman geride ciddi bir iz bırakmadan ortadan kalkar. Ancak tekrar belirtmek gerekir ki, kaşınan ya da travmaya uğrayan sedef lezyonları, ciltte daha fazla tahrişe ve bunun sonucunda iz riskine neden olabilir. Bu nedenle, tedavi sürecinde dermatolog önerilerine uyulması ve cilde nazik davranılması önemlidir.
Psikolojik Etkiler ve İz Algısı
Sedef hastalığı sadece fiziksel değil, aynı zamanda psikolojik etkiler de doğurur. Özellikle görünür bölgelerde çıkan lezyonlar, kişinin sosyal hayattan uzaklaşmasına, özgüven kaybı yaşamasına ve depresyon gibi duygudurum bozukluklarına neden olabilir. Deride görülen geçici renk değişimleri veya hafif kabarıklıklar bile bazı hastalar tarafından “iz” olarak algılanabilir. Bu da izlerin sadece fizyolojik değil, psikolojik boyutunu da dikkate almayı gerektirir.
Uzmanlar, sedef hastalarının psikolojik desteğe de ihtiyaç duyabileceğini ve ciltlerindeki izleri kabullenmekte zorlanabileceklerini belirtiyor. Bu nedenle, sedef hastalığı tedavisi, sadece fiziksel belirtileri hedef almamalı; aynı zamanda hastaların ruhsal durumlarını da göz önünde bulundurmalıdır.
Doğru Bakım ve Önlemlerle İz Riski Azalır
Sedef hastalığında iz riskini azaltmanın en etkili yolu, hastalığın kontrol altına alınması ve cilde doğru şekilde bakılmasıdır. Nemlendirici kremler, cildi yumuşatır ve pullanmayı azaltarak lezyonların daha kolay iyileşmesine yardımcı olur. Ayrıca güneş ışığı, bazı hastalarda iyileşme sürecine katkı sağlayabilir. Ancak uzun süreli ve korumasız güneşe maruz kalmak da ciltte farklı sorunlara yol açabileceğinden, bu süreçte güneş koruyucuların kullanılması önerilir.
Hastalığın alevlenme dönemlerinde alkol, sigara, stres, uykusuzluk ve sağlıksız beslenme gibi tetikleyicilerden uzak durmak da oldukça önemlidir. Tüm bu önlemler, yalnızca hastalığın belirtilerini azaltmakla kalmaz; aynı zamanda iz bırakma olasılığını da ciddi oranda düşürür.
Unutulmamalıdır ki sedef hastalığında her bireyin deneyimi farklıdır ve ciltte iz kalıp kalmaması kişisel faktörlere bağlı olarak değişebilir. Bu nedenle her hastanın durumuna özel tedavi planı oluşturulmalı ve dermatolog kontrolünde sürdürülmelidir.














